Por Akemy Bustamante
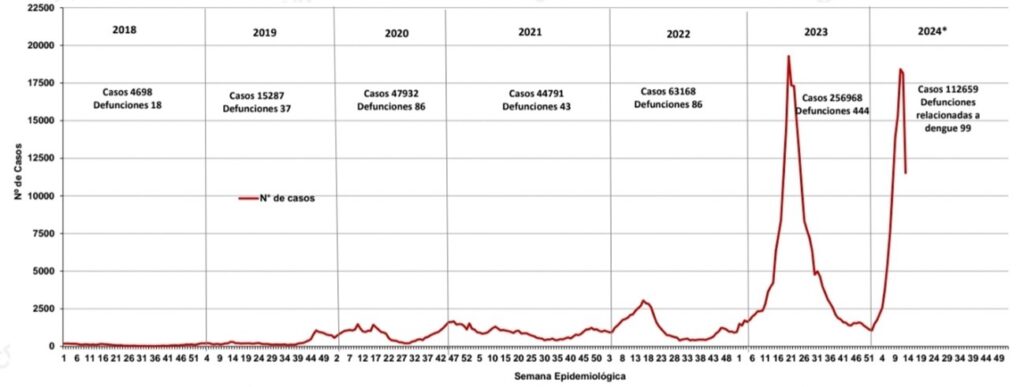
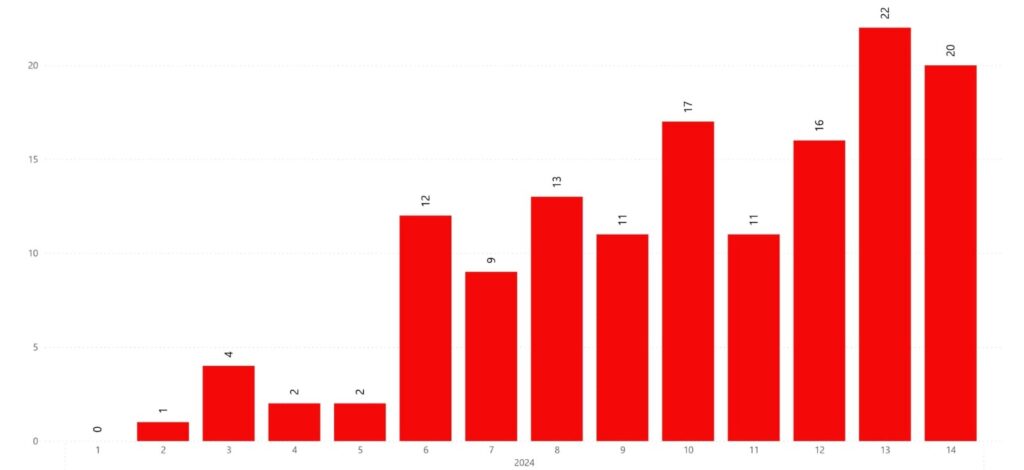
Según los últimos reportes del CDC Perú, la situación del dengue en el país sigue siendo alarmante. Durante la semana epidemiológica 19 (5/5/24 al 11/5/24), se han notificado 222,950 casos de dengue, cifra que supera significativamente los 81,666 casos confirmados registrados en todo el 2023 (1). Aún más preocupante es el aumento en las defunciones, con 206 casos fatales reportados hasta la semana 19 de este año. Esto contrasta con la situación del 2023, cuando se registraron menos de la mitad de los decesos por dengue.
Ante este panorama, la posible aprobación de la vacuna TAK-003, conocida como Qdenga y desarrollada por Takeda, podría ser una herramienta importante para prevenir futuros brotes de la enfermedad. La vacuna fue recientemente recomendada por la Organización Mundial de la Salud (OMS) para su uso en niños de 6 a 16 años en entornos de alta transmisión de dengue (2). Según el director médico de Takeda, Qdenga es una vacuna tetravalente, por lo que genera protección contra los cuatro serotipos que pueden causar dengue.
La lista de medicamentos de la OMS también incluye la vacuna CYD-TDV contra el dengue desarrollada por Sanofi Pasteur, comercializada bajo el nombre Dengvaxia® (3). Esta es la primera vacuna contra el dengue, una vacuna viva quimérica, recombinante y tetravalente contra los cuatro serotipos del virus del dengue. Está hecha a partir de una versión debilitada del virus del dengue, combinando elementos genéticos de los cuatro tipos principales de este virus (los cuatro serotipos). Además, esta vacuna se aplica a personas que se han infectado previamente por el virus del dengue y viven en áreas endémicas.
En Latinoamérica, en el 2016, Brasil fue uno de los primeros países en adoptar la vacuna de Sanofi Pasteur (4). En el caso de Argentina, se aprobó la vacuna en el 2017; ambos países la aplican a personas de 6 a 45 años que se encuentren en zonas endémicas, con un esquema de 3 dosis. Recientemente en el año 2023, Brasil por la Agencia Nacional de Vigilancia Sanitaria (Anvisa) y la Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (Anmat) de Argentina, aprobaron la vacuna de Takeda.
Con solo dos vacunas contra el dengue que han sido precalificadas hasta la fecha, la OMS espera que más desarrolladores presenten vacunas, de modo que se pueda recomendar para que estas lleguen a todas las comunidades que las necesitan.
«La precalificación de TAK-003 es un paso importante en la expansión del acceso mundial a las vacunas contra el dengue, ya que ahora puede ser adquirida por organismos de las Naciones Unidas, como el UNICEF y la OPS», afirmó el Dr. Rogerio Gaspar, Director de Reglamentación y Precalificación de la OMS.
Si bien aún falta conocer la posición del Perú respecto a la potencial adquisición de estas vacunas, su disponibilidad podría marcar un hito importante en la lucha contra el dengue, enfermedad que sigue representando una amenaza para la salud pública en la región.
Referencias:
- CDC. (2024). Sala situacional del Dengue. Disponible en: https://www.dge.gob.pe/sala-situacional-dengue/
- OMS. (2021). La OMS precalifica una nueva vacuna contra el dengue. Comunicado de Prensa. https://www.who.int/es/news/item/15-05-2024-who-prequalifies-new-dengue-vaccine#:~:text=La%20OMS%20recomienda%20el%20uso,de%20tres%20meses%20entre%20dosis.
- Bases técnicas e científicas da conclusão da análise do registro do medicamento aprovado. Vacina dengue 1, 2, 3 e 4 (recombinante, atenuada), Dengvaxia®.2016.
- Disposición Número 3135. Expediente número 1-47-10281-15-4. 2017.
- WHO. Dengue vaccine: WHO position paper, September 2018 – Recommendations. Vaccine. 2019; 37(35):4848-4849. https://www.ncbi.nlm.nih.gov/pubmed/30424888