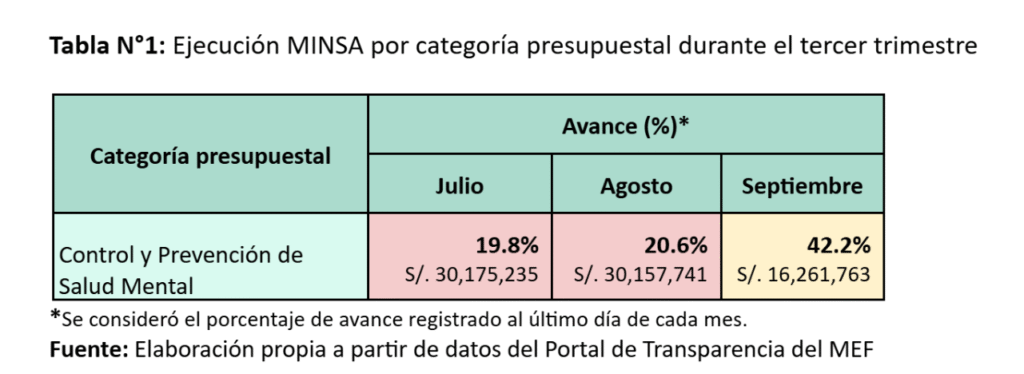
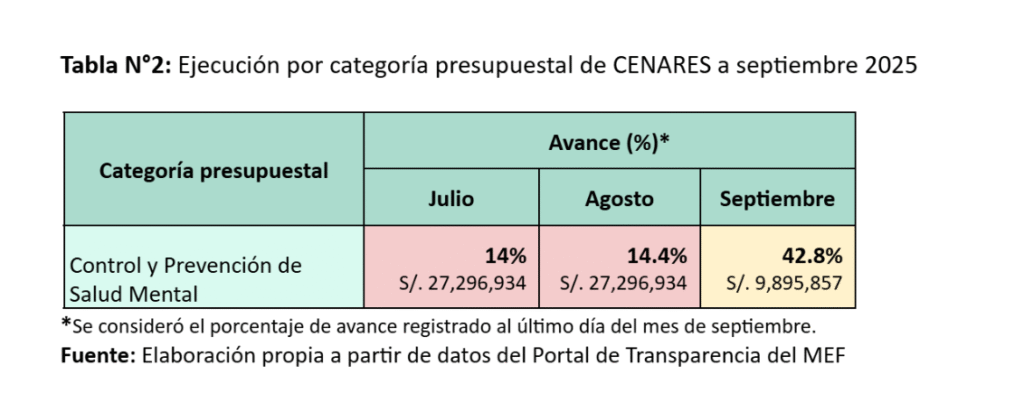
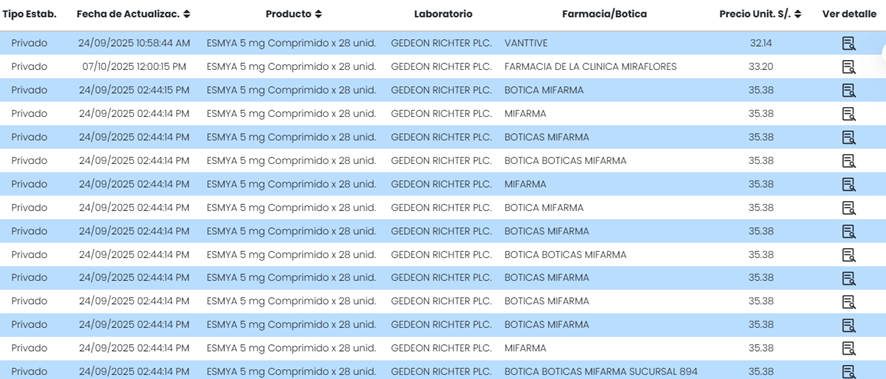
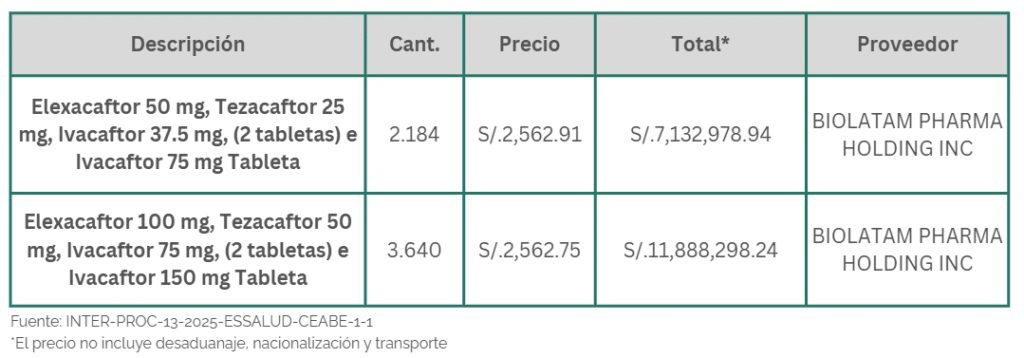
La III Cumbre Social de los Pueblos de América Latina y el Caribe, realizada los días 8 y 9 de noviembre en Santa Marta, Colombia, en el marco de la IV Cumbre CELAC–UE, reunió a organizaciones y movimientos para reflexionar sobre los principales desafíos regionales y aportar desde la sociedad civil a una agenda común de integración, justicia social y soberanía. Entre las organizaciones que participaron en la mesa dedicada a “Salud, soberanía sanitaria y abordaje integral ante el problema de las drogas” estuvieron el Movimiento por la Salud de los Pueblos (PHM, por sus siglas en inglés), Global Humanitarian Progress Corporation (GHP), Misión Salud, Acción Internacional para la Salud y diversas redes enfocadas en la defensa del derecho a la salud y en la necesidad de fortalecer las capacidades sanitarias de la región.
Las organizaciones arribaron a una visión compartida: la salud es un derecho humano que debe estar por encima de cualquier interés comercial, y su garantía implica avanzar hacia una verdadera autonomía farmacéutica regional, que reduzca la dependencia de importaciones y actores transnacionales que limitan el acceso equitativo a tecnologías sanitarias. Destacaron la importancia de estrategias para lograr dicho objetivo: a) los países deben orientar sus capacidades e inversiones hacia la innovación de interés público; b) utilizar plenamente las salvaguardas del Acuerdo sobre los Aspectos de los Derechos de Propiedad Intelectual relacionados con el Comercio (ADPIC); c) impulsar políticas que aseguren la financiación y producción local de tecnologías estratégicas; d) fortalecer los mecanismos de compras públicas conjuntas; e) promover un fondo regional con participación comunitaria y potencien la cooperación entre países en investigación, producción descentralizada y regulación sanitaria. Esta visión colectiva también contempla la necesidad de avanzar hacia una agencia sanitaria regional que priorice el interés público y garantice la calidad, disponibilidad y accesibilidad de tecnologías esenciales para América Latina y el Caribe.
Este posicionamiento se vincula directamente con el documento político generado por las organizaciones convocadas por el PHM, que plantea que la autonomía farmacéutica regional es una apuesta política por la vida digna, la justicia social, la salud pública y colectiva y la autodeterminación de nuestros pueblos.
Al final del evento, las organizaciones convocadas realizaron una jornada de articulación para seguir generando propuestas concretas sobre soberanía sanitaria, un trabajo que continúa en desarrollo. Esta sinergia reafirma el compromiso común: construir sistemas de salud más justos, autónomos y centrados en las personas, con la participación activa de la comunidad y el liderazgo de los movimientos sociales de América Latina y el Caribe.